آنچه در این مطلب خواهید خواند
حمله قلبی چیست؟
حمله قلبی زمانی اتفاق میافتد که چیزی جریان خون به قلب شما را مسدود کند، به طوری که نتواند اکسیژن مورد نیاز خود را دریافت کند. این یک اورژانس پزشکی است. در صورت مشاهده اولین علامت هرگونه علائم، فوراً با 115 تماس بگیرید. منتظر نمانید تا علائم برطرف شوند.
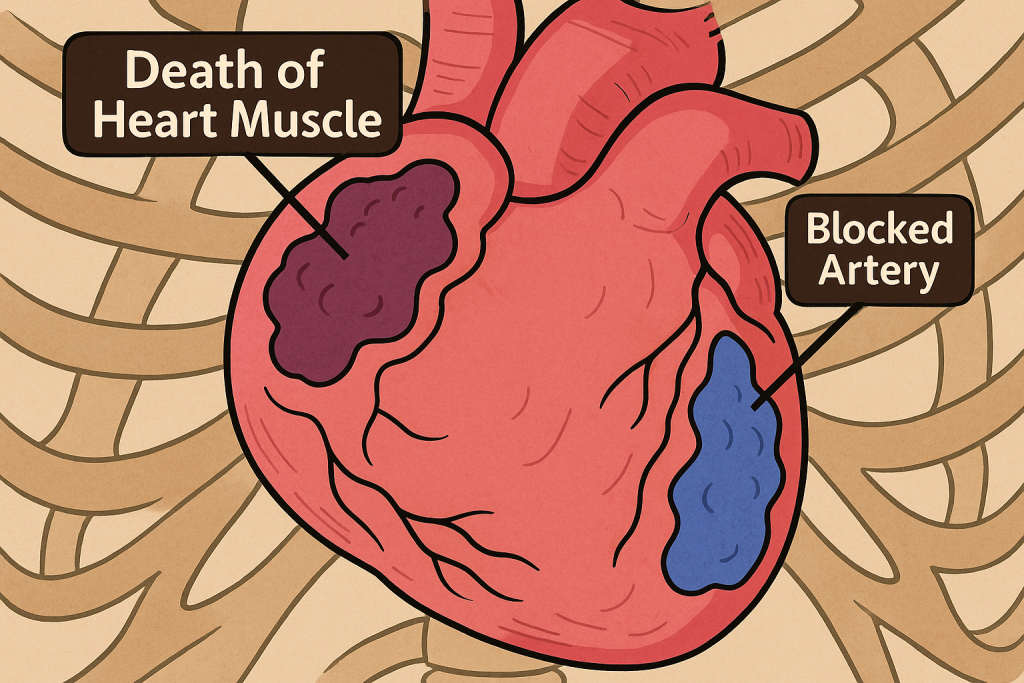
حملات قلبی، انفارکتوس میوکارد (MI) نیز نامیده میشوند. «میو» به معنی عضله، «کاردیال» به معنی قلب و «انفارکتوس» به معنی مرگ بافت به دلیل کمبود خونرسانی است. این مرگ بافت میتواند باعث آسیب پایدار به عضله قلب شما شود.
علائم حمله قلبی
علائم حمله قلبی عبارتند از:
- ناراحتی، فشار، سنگینی، گرفتگی، فشردگی یا درد در قفسه سینه، بازو یا زیر استخوان جناغ سینه
- ناراحتی که به پشت، فک، گلو یا بازو سرایت میکند
- احساس پری، سوء هاضمه یا خفگی (ممکن است شبیه سوزش سر دل باشد)
- تعریق، ناراحتی معده، استفراغ یا سرگیجه
- ضعف شدید، اضطراب، خستگی یا تنگی نفس
- ضربان قلب سریع یا نامنظم (تپش قلب)
- اضطراب
علائم حمله قلبی میتواند از فردی به فرد دیگر یا از یک حمله قلبی به حمله قلبی دیگر متفاوت باشد. زنان و افرادی که در بدو تولد زن نامیده میشوند، بیشتر احتمال دارد که این علائم حمله قلبی را داشته باشند:
- خستگی غیرمعمول
- تنگی نفس
- حالت تهوع یا استفراغ
- سرگیجه یا سبکی سر
- ناراحتی در روده (ممکن است شبیه سوء هاضمه باشد)
- ناراحتی در گردن، شانه یا قسمت بالای کمر
- مشکل در خوابیدن
در برخی از حملات قلبی، هیچ علامتی مشاهده نخواهید کرد (انفارکتوس میوکارد “خاموش”). این مورد در افرادی که دیابت دارند شایعتر است.
حمله قلبی چه احساسی دارد؟
حمله قلبی مانند درد شدید قفسه سینه احساس میشود، از آن نوع که کسی قفسه سینه شما را محکم فشار میدهد، یا وزن سنگینی روی آن حمل میکنید. ممکن است این درد را برای مدتی داشته باشید.
همچنین ممکن است احساس ضعف، سرگیجه یا احساس غش کردن داشته باشید و ممکن است زیاد عرق کنید. گاهی اوقات، درد خفیفی در فک، گردن، کمر یا بازوها نیز خواهید داشت. به علاوه، ممکن است در تنفس مشکل داشته باشید.
حمله قلبی خاموش چیست؟
همانطور که از نامش پیداست، حمله قلبی خاموش حملهای است که بدون هیچ علامت واضحی که معمولاً مربوط به حملات قلبی است، مانند سرگیجه، ضربان قلب سریعتر یا نامنظم (تپش قلب)، مشکل در تنفس و اضطراب رخ میدهد. تشخیص اینکه آیا دچار حمله قلبی خاموش شدهاید یا خیر، دشوار است زیرا بدون هشدار قبلی اتفاق میافتد.
حقایقی در مورد حملات قلبی
طبق گزارش مرکز کنترل و پیشگیری از بیماریها (CDC)، هر ۴۰ ثانیه یک نفر در ایالات متحده دچار حمله قلبی میشود.
حملات قلبی هم برای مردان و هم برای زنان و کسانی که در بدو تولد مذکر و مونث هستند، اتفاق میافتد. اگرچه احتمال بروز آنها با افزایش سن بیشتر میشود، اما عوامل خطر بسیاری – از جمله فشار خون بالا، سطح بالای کلسترول LDL (“بد”)، دیابت و سیگار کشیدن -وجود دارد که میتوانید آنها را تغییر دهید.
انواع حملات قلبی: وقتی کسی دچار حمله قلبی میشود، ممکن است برخی از این اصطلاحات را بشنوید:
- انفارکتوس میوکارد با بالا رفتن قطعه ST: حمله قلبی که در آن شریان کرونری به طور کامل مسدود میشود.
- انفارکتوس میوکارد بدون بالا رفتن قطعه ST: حمله قلبی که در آن شریان کرونری به اندازهای تنگ میشود که جریان خون را تا حد زیادی کاهش میدهد اما کاملاً مسدود نمیشود.
- MINOCA (انفارکتوس میوکارد با عروق کرونر غیرانسدادی): حمله قلبی که در آن هیچ انسدادی در عروق کرونر اصلی مشاهده نمیشود.
حمله قلبی در مقابل ایست قلبی
ایست قلبی ناگهانی در واقع حمله قلبی نیست. میتوانید حمله قلبی را به عنوان مشکلی در شریانهای قلب در نظر بگیرید، در حالی که ایست قلبی ناگهانی به این معنی است که سیستم الکتریکی قلب ناگهان درست کار نمیکند و باعث میشود قلب از پمپاژ خون باز ایستد.
حمله قلبی در مقابل آنژین صدری
آنژین صدری همچنین حمله قلبی نیست. این یک علامت است و گاهی اوقات میتواند نشانهای از حمله قلبی باشد. به معنای درد قفسه سینه است. و اگرچه میتواند با حمله قلبی اتفاق بیفتد، اما میتواند به دلایل دیگری نیز رخ دهد. این احساسات ممکن است با فعالیتهای عادی یا فشار بدنی ایجاد شوند، اما با استراحت یا مصرف نیتروگلیسیرین از بین میروند.
با آنژین، ممکن است احساس کنید:
- فشار، درد، فشردگی یا احساس پری در مرکز قفسه سینه
- درد یا ناراحتی در شانه، بازو، کمر، گردن یا فک
اگر درد بدتر شد، بیش از ۵ دقیقه طول کشید یا پس از مصرف نیتروگلیسیرین بهبود نیافت، با ۱۱۵ تماس بگیرید. پزشکان به این حالت آنژین «ناپایدار» میگویند و این یک وضعیت اورژانسی است که میتواند مربوط به حمله قلبی قریبالوقوع باشد.
اگر آنژین «پایدار» دارید که شایعترین نوع آن است، علائم شما معمولاً با محرکهای قابل پیشبینی (مانند احساسات شدید، ورزش، دمای بسیار بالا یا بسیار پایین یا حتی یک وعده غذایی سنگین) بروز میکنند. اگر استراحت کنید یا نیتروگلیسیرین تجویز شده توسط پزشک خود را مصرف کنید، علائم از بین میروند. در غیر این صورت، با ۱۱۵ تماس بگیرید.
علل حمله قلبی
عضله قلب شما به طور مداوم به خون غنی از اکسیژن نیاز دارد. شریانهای کرونری شما این خون حیاتی را به قلب شما میرسانند. اگر بیماری شریان کرونری داشته باشید، این شریانها تنگ میشوند و خون نمیتواند آنطور که باید جریان یابد. وقتی جریان خون شما مسدود میشود، دچار حمله قلبی میشوید.
چربی، کلسیم، پروتئینها و سلولهای التهابی در شریانهای شما تجمع مییابند و پلاکهایی تشکیل میدهند. این رسوبات پلاک از بیرون سفت و از داخل نرم و خمیری هستند.
وقتی پلاک سفت میشود، پوسته بیرونی ترک میخورد. به این حالت پارگی میگویند. پلاکتها (سلولهای دیسکی شکل در خون شما که به لخته شدن آن کمک میکنند) به این ناحیه میآیند و لختههای خون در اطراف پلاک تشکیل میشوند. اگر یک لخته خون شریان شما را مسدود کند، عضله قلب شما دچار کمبود اکسیژن میشود. سلولهای عضلانی به زودی میمیرند و باعث آسیب دائمی میشوند.
به ندرت، اسپاسم در شریان کرونری شما میتواند باعث حمله قلبی نیز شود. در طول این اسپاسم کرونری، شریانهای شما محدود یا منقبض میشوند و خونرسانی به عضله قلب شما را قطع میکنند (ایسکمی). این اتفاق میتواند در حالت استراحت و حتی اگر بیماری جدی شریان کرونری نداشته باشید، رخ دهد.
هر شریان کرونری خون را به بخش متفاوتی از عضله قلب شما میفرستد. میزان آسیب عضله به اندازه ناحیهای که شریان مسدود شده خونرسانی میکند و مدت زمان بین حمله قلبی و درمان بستگی دارد.
عضله قلب شما بلافاصله پس از حمله قلبی شروع به بهبود میکند. این روند حدود ۸ هفته طول میکشد. درست مانند یک زخم پوستی، در ناحیه آسیبدیده جای زخم ایجاد میشود. اما بافت زخم جدید آنطور که باید حرکت نمیکند. بنابراین قلب شما پس از حمله قلبی نمیتواند به اندازه کافی پمپاژ کند. اینکه این توانایی پمپاژ چقدر تحت تأثیر قرار میگیرد، به اندازه و محل جای زخم بستگی دارد.
شریانهای کرونری غیرطبیعی همچنین میتوانند منجر به حمله قلبی شوند. این بیماری قلبی از بدو تولد وجود دارد، که در آن رگهای خونی که قلب شما را تغذیه میکنند در موقعیتهای غیرمعمول قرار دارند. گاهی اوقات، این شریانهای غیرطبیعی میتوانند فشرده یا منقبض شوند که میتواند منجر به حمله قلبی شود.
بیماریهای نادر پزشکی، به ویژه آنهایی که منجر به تنگ شدن رگهای خونی تغذیهکننده قلب میشوند، یکی دیگر از علل حمله قلبی هستند.
پارگی یا هرگونه آسیب جدی دیگر به عروق کرونر میتواند منجر به حمله قلبی شود.
گاهی اوقات، علاوه بر انسداد، سایر بیماریهای قلبی و عروقی نیز میتوانند باعث حمله قلبی شوند. وضعیتی که به عنوان پارگی خود به خودی عروق کرونر (SCAD) شناخته میشود نیز میتواند باعث حمله قلبی شود. این اتفاق زمانی میافتد که پارگی در یکی از رگهای خونی که به قلب شما خونرسانی میکنند، رخ میدهد. این پارگی میتواند منجر به لخته شدن خون یا بخشهایی از بافت پاره شده شود که شریان را مسدود کرده و باعث حمله قلبی میشود. پزشکان اغلب این بیماری را به دلایلی مانند استرس، ورزش شدید یا بارداری مرتبط میدانند و این بیماری در زنان جوانتر، افرادی که از بدو تولد زن بودهاند و افرادی که مبتلا به سندرم مارفان هستند، شایع است.
آمبولی عروق کرونر همچنین منجر به حملات قلبی میشود. در این حالت، یک لخته خون از طریق جریان خون حرکت میکند و در شریان کرونر، رگ خونی که خون را به قلب میرساند، گیر میافتد. در نتیجه، این لخته در جریان طبیعی خون از طریق شریان آسیبدیده اختلال ایجاد میکند و منجر به حمله قلبی میشود.
اسپاسم عروق کرونر همچنین میتواند منجر به حمله قلبی شود. این یک سفت شدن جدی شریان کرونر است که بدون هشدار اتفاق میافتد و جریان خون به قلب را مسدود میکند. این وضعیت میتواند حتی بدون وجود هیچ گونه تجمع پلاک آشکار در شریانهای شما رخ دهد.
عوامل خطر حمله قلبی
عوامل زیادی میتوانند احتمال حمله قلبی را افزایش دهند؛ از برخی میتوان اجتناب کرد و از برخی دیگر نمیتوان اجتناب کرد. این عوامل عبارتند از:
سبک زندگی. برخی از انتخابهای سبک زندگی، مانند سیگار کشیدن، نوشیدن الکل، مصرف مواد مخدر و ورزش نکردن، میتوانند خطر حمله قلبی را افزایش دهند.
جنسیت و سن. احتمال حمله قلبی با افزایش سن افزایش مییابد. معمولاً احتمال حمله قلبی برای مردان و افرادی که در بدو تولد مرد تشخیص داده شدهاند، در سن ۴۵ سالگی افزایش مییابد. برای زنان و افرادی که در بدو تولد زن تشخیص داده شدهاند، این احتمال در ۵۰ سالگی یا با شروع یائسگی افزایش مییابد.
بیماری. برخی از بیماریها نیز میتوانند به قلب شما فشار وارد کنند و منجر به حمله قلبی شوند. از جمله این بیماریها میتوان به فشار خون بالا، عادات غذایی ناسالم، دیابت و چاقی اشاره کرد.
سلامت خانواده. اگر والدین یا خواهر و برادر شما، به خصوص در سنین پایینتر، دچار حمله قلبی شدهاند، احتمال ابتلای شما نیز بیشتر است. اگر پدر یا برادر شما در سن ۵۵ سالگی یا کمتر و مادر یا خواهر شما در سن ۶۵ سالگی یا کمتر به بیماری قلبی مبتلا شده باشند، احتمال ابتلای شما حتی بیشتر هم میشود.
اضافه وزن یا چاقی. داشتن وزن اضافی یکی دیگر از عوامل خطر مرتبط با حملات قلبی است.
قومیت. پیشینه شما ممکن است در بروز حمله قلبی نقش داشته باشد. افرادی که ریشه آسیای جنوبی دارند، در مقایسه با سایر اقوام، بیشتر در معرض ابتلا به این بیماری هستند.
بارداری. حملات قلبی و بارداری نیز به هم مرتبط هستند، اگرچه احتمال آن کم است. اما میتوانند هم در دوران بارداری و هم پس از زایمان اتفاق بیفتند. سن، چاقی و سایر شرایط سلامتی احتمال حمله قلبی را افزایش میدهند.
استرس. وقتی تحت استرس هستید، بدن شما هورمونی به نام کورتیزول آزاد میکند. با گذشت زمان، کورتیزول میتواند قند خون و فشار خون شما را افزایش دهد و در عین حال سطح HDL یا کلسترول “خوب” را کاهش دهد. استرس مداوم میتواند باعث تنگ شدن شریانهای شما و تغییر نحوه لخته شدن خون شود و خطر سکته مغزی را افزایش دهد. به دلیل استرس، اغلب خواب خوبی ندارید. استرس مداوم همچنین باعث میشود که کمتر بتوانید به اندازه کافی ورزش کنید یا غذاهای سالم بخورید. همچنین ممکن است سیگار بکشید، ویپ کنید یا بیش از حد معمول الکل بنوشید. همه این موارد احتمال حمله قلبی را افزایش میدهد.
اگر دچار حمله قلبی شدم چه کار کنم؟
پس از حمله قلبی، برای باز کردن شریان مسدود شده و کاهش آسیب، به درمان سریع نیاز دارید. در اولین علائم حمله قلبی، با 115 تماس بگیرید. در طول حمله قلبی چقدر فرصت دارید؟ بهترین زمان برای درمان حمله قلبی ظرف 1 یا 2 ساعت پس از شروع علائم حمله قلبی است. انتظار بیشتر به معنای آسیب بیشتر به قلب و کاهش احتمال زندگی طولانیتر است.
اگر با اورژانس تماس گرفتهاید و منتظر رسیدن آنها هستید، یک آسپرین (۳۲۵ میلیگرم) بجوید. آسپرین یک مهارکننده قوی لخته شدن خون است و میتواند احتمال مرگ ناشی از حمله قلبی را تا ۲۵٪ کاهش دهد.
وقتی شخص دیگری دچار حمله قلبی میشود، چه کار کنم؟
اگر کسی دچار ایست قلبی شد، با ۱۱۵ تماس بگیرید و احیای قلبی ریوی (CPR) را شروع کنید . CPR قلب را دوباره به کار نمیاندازد، اما فرد را تا رسیدن کمک پزشکی زنده نگه میدارد.
دستگاهی با کاربرد آسان به نام AED (دستگاه دفیبریلاتور خارجی خودکار) در بسیاری از اماکن عمومی موجود است و تقریباً هر کسی میتواند از آن برای درمان ایست قلبی استفاده کند. این دستگاه با شوک دادن به قلب و بازگرداندن ریتم طبیعی آن عمل میکند.
نحوه استفاده از دستگاه AED به شرح زیر است:
۱. بررسی میزان پاسخگویی
- برای یک بزرگسال یا کودک بزرگتر، برای تأیید بیهوش بودن فرد، فریاد بزنید و او را تکان دهید. از دستگاه شوک خودکار (AED) برای فرد هوشیار استفاده نکنید.
- برای نوزادان یا کودکان خردسال، پوست آنها را نیشگون بگیرید. هرگز کودک خردسال را تکان ندهید.
- تنفس و نبض را بررسی کنید. در صورت عدم وجود یا ناهموار بودن، در اسرع وقت برای استفاده از AED آماده شوید.
۲. برای استفاده از دستگاه شوک خودکار خارجی (AED) آماده شوید.
- مطمئن شوید که فرد در یک منطقه خشک و دور از گودالها یا آب قرار دارد.
- وجود سوراخهای بدن یا خطوط بیرونی یک دستگاه پزشکی کاشته شده مانند ضربانساز یا دفیبریلاتور قابل کاشت را بررسی کنید.
- پدهای AED باید حداقل ۱ اینچ (حدود ۲.۵ سانتیمتر) از سوراخها یا دستگاههای کاشتهشده در بدن فاصله داشته باشند.
۳. از دستگاه شوک خودکار خودکار (AED) استفاده کنید
برای نوزادان، شیرخواران و کودکان تا ۸ سال، در صورت امکان از دستگاه شوک خودکار (AED) مخصوص کودکان استفاده کنید. در غیر این صورت، از دستگاه شوک خودکار بزرگسالان استفاده کنید.
- دستگاه AED را روشن کنید.
- سینه را خشک کنید.
- پدها را وصل کنید.
- در صورت لزوم، کانکتور را وصل کنید.
- مطمئن شوید که هیچ کس به آن شخص دست نمیزند.
- دکمه «تجزیه و تحلیل» را فشار دهید.
- اگر شوک الکتریکی توصیه شد، دوباره بررسی کنید تا مطمئن شوید کسی به فرد دست نمیزند.
- دکمهی «شوک» را فشار دهید.
- فشردهسازی را شروع یا از سر بگیرید.
- دستورالعملهای AED را دنبال کنید.
۴. احیای قلبی ریوی (CPR) را ادامه دهید
- بعد از ۲ دقیقه احیای قلبی ریوی (CPR)، ریتم قلب فرد را بررسی کنید. اگر هنوز ریتم قلب وجود ندارد یا نامنظم است، شوک دیگری به او بدهید.
- اگر نیازی به شوک نیست، احیای قلبی ریوی (CPR) را تا رسیدن اورژانس یا شروع حرکت فرد ادامه دهید.
- تا زمان رسیدن کمک، کنار فرد بمانید.
تشخیص حمله قلبی
کارکنان اورژانس پزشکی از شما در مورد علائم حمله قلبی سوال خواهند کرد و چند آزمایش انجام میدهند.
آزمایشهایی برای تشخیص حمله قلبی
پزشک شما ممکن است آزمایشهایی از جمله موارد زیر را درخواست کند:
نوار قلب (EKG): این آزمایش که با نام الکتروکاردیوگرام یا ECG نیز شناخته میشود، آزمایش سادهای است که فعالیت الکتریکی قلب را ثبت میکند . این آزمایش میتواند میزان و محل آسیبدیدگی عضله قلب را مشخص کند. همچنین میتواند ضربان و ریتم قلب شما را ردیابی کند.
آزمایش خون: یک سری آزمایش خون که اغلب هر ۴ تا ۸ ساعت انجام میشود، میتواند به تشخیص حمله قلبی و تشخیص هرگونه آسیب قلبی مداوم کمک کند. سطوح مختلف آنزیمهای قلبی در خون شما میتواند به معنای آسیب عضله قلب باشد. این آنزیمها معمولاً درون سلولهای قلب شما هستند. هنگامی که این سلولها آسیب میبینند، محتویات آنها – از جمله آنزیمها – به جریان خون شما میریزد. با اندازهگیری سطح این آنزیمها، پزشک شما میتواند اندازه حمله قلبی و زمان شروع آن را تشخیص دهد. آزمایشها همچنین میتوانند سطح تروپونین را اندازهگیری کنند . تروپونینها پروتئینهایی درون سلولهای قلب هستند که هنگام آسیب دیدن سلولها به دلیل عدم خونرسانی به قلب شما آزاد میشوند.
اکوکاردیوگرافی: در این آزمایش سونوگرافی، امواج صوتی از قلب شما منعکس میشوند تا تصاویری ایجاد کنند. میتوان از این روش در حین و بعد از حمله قلبی برای بررسی نحوه پمپاژ قلب و نواحی که آنطور که باید پمپاژ نمیکنند، استفاده کرد. «اکو» همچنین میتواند نشان دهد که آیا بخشهایی از قلب شما (دریچهها، دیواره بین بطنی و غیره) در حمله قلبی آسیب دیدهاند یا خیر.
کاتتریزاسیون قلبی: اگر داروها به بهبود ایسکمی یا علائم کمک نکنند، ممکن است در ساعات اولیه حمله قلبی به کاتتریزاسیون قلبی که کاتتریزاسیون قلبی نیز نامیده میشود، نیاز داشته باشید. کاتتریزاسیون قلبی میتواند تصویری از شریان مسدود شده ارائه دهد و به پزشک شما در تصمیمگیری در مورد درمان کمک کند.
در این روش، یک کاتتر (یک لوله نازک و توخالی) به داخل رگ خونی در کشاله ران یا مچ دست شما وارد شده و تا قلب شما هدایت میشود. از رنگ برای برجسته کردن شریانهای قلب شما استفاده میشود. سپس پزشک شما میتواند انسدادها را شناسایی کند که اغلب با آنژیوپلاستی یا استنت برای باز کردن شریان و بازگرداندن جریان خون درمان میشوند. پزشک شما ممکن است چندین آزمایش مختلف برای ارزیابی قلب شما انجام دهد. در صورت عدم دسترسی به کاتتریزاسیون قلبی، رقیقکننده خون از طریق ورید تزریق میشود که راهی برای باز کردن شریان است.
تست استرس: پزشک شما میتواند تست تردمیل یا اسکن رادیونوکلئید انجام دهد تا بررسی کند که آیا سایر نواحی قلب هنوز در معرض خطر حمله قلبی دیگری هستند یا خیر.
آنژیوگرام: چیزی که جریان خون به قلب شما را مسدود میکند، باعث حمله قلبی میشود. آنژیوگرام آزمایشی است که این نواحی را که جریان خون در آنها محدود شده است، مشخص میکند.
سیتیاسکن: این آزمایش، اسکنی از قلب شما را با جزئیات کامل به پزشکان نشان میدهد.
ام آر آی: این آزمایش با استفاده از یک آهنربای قوی و یک کامپیوتر، تصاویر دقیقی از قلب شما میگیرد.
اسکن هستهای قلب: در طول این آزمایش، پزشکان یک رنگ رادیواکتیو را به قلب شما تزریق میکنند. سپس از سیتیاسکن یا پت اسکن برای گرفتن تصاویر واضحتر از قلب شما استفاده میکنند.
درمان حمله قلبی
حمله قلبی یک فوریت پزشکی است که برای جلوگیری از آسیب دائمی قلب یا مرگ، نیاز به مراقبت فوری دارد. درمان اغلب در آمبولانس (اگر با 115 تماس بگیرید) یا در اورژانس (اگر شخص دیگری شما را به بیمارستان برساند) آغاز میشود.
چه داروهایی برای درمان حمله قلبی استفاده میشوند؟
در مرکز اورژانس یا بیمارستان، به سرعت داروهایی برای جلوگیری از لخته شدن بیشتر خون در قلب و کاهش فشار بر قلب دریافت خواهید کرد. هدف دارودرمانی، شکستن یا دفع لختههای خون، جلوگیری از تجمع پلاکتها و چسبیدن آنها به پلاک، تثبیت پلاک و جلوگیری از ایسکمی بیشتر است .
شما باید این داروها را در اسرع وقت (در صورت امکان، ظرف ۱ یا ۲ ساعت از شروع حمله قلبی) دریافت کنید تا آسیب قلبی را محدود کنید.
داروهایی که در طول حمله قلبی استفاده میشوند ممکن است شامل موارد زیر باشند:
- آسپرین برای جلوگیری از لخته شدن خون که ممکن است حمله قلبی را بدتر کند
- سایر داروهای ضد پلاکت، مانند کلوپیدوگرل (پلاویکس)، پراسوگرل (افینت) یا تیکاگرلور (بریلینتا) برای جلوگیری از لخته شدن خون
- درمان ترومبولیتیک (“از بین برنده لخته”) برای حل کردن لختههای خون در شریانهای قلب شما
- هر ترکیبی از اینها
سایر داروهایی که در حین یا بعد از حمله قلبی تجویز میشوند، به قلب شما کمک میکنند تا بهتر کار کند، رگهای خونی شما را گشادتر میکنند، درد شما را کاهش میدهند و به شما در جلوگیری از ریتمهای قلبی تهدیدکننده زندگی کمک میکنند.
آیا درمانهای دیگری برای حمله قلبی وجود دارد؟
درمان همچنین ممکن است شامل روشی برای باز کردن شریانهای مسدود شده باشد.
کاتتریزاسیون قلبی: کاتتریزاسیون قلبی علاوه بر تهیه تصویر از شریانهای شما، میتواند برای روشهایی مانند آنژیوگرافی یا استنتگذاری برای باز کردن شریانهای تنگ یا مسدود شده استفاده شود.
آنژیوپلاستی با بالون: این درمان در صورت نیاز، میتواند در طول کاتتریزاسیون قلبی انجام شود. یک کاتتر (لوله نازک و توخالی) که نوک آن با بالون است، وارد شریان مسدود شده در قلب میشود. بالون به آرامی باد میشود تا پلاک را به سمت بیرون و به دیوارههای شریان فشار دهد، شریان را باز کند و جریان خون را بهبود بخشد. اغلب اوقات، این کار بدون قرار دادن استنت انجام نمیشود.
قرار دادن استنت: در این روش، یک لوله کوچک از طریق کاتتر به داخل شریان مسدود شده وارد میشود تا آن را باز نگه دارد. استنت معمولاً از فلز ساخته شده و دائمی است. همچنین میتواند از مادهای ساخته شود که بدن شما به مرور زمان آن را جذب میکند. برخی از استنتها حاوی دارویی هستند که به جلوگیری از انسداد مجدد شریان کمک میکند.
جراحی بایپس: ممکن است در روزهای پس از حمله قلبی، برای بازگرداندن خونرسانی به قلب، جراحی بایپس انجام دهید. جراح شما جریان خون را در اطراف شریان مسدود شده شما تغییر مسیر میدهد، معمولاً با استفاده از یک رگ خونی از پا یا قفسه سینه شما. آنها میتوانند چندین شریان را بایپس کنند.
در بخش مراقبتهای ویژه قلب (CCU) چه میگذرد؟
اگر دچار حمله قلبی شدهاید، معمولاً حداقل ۲۴ تا ۳۶ ساعت در بخش مراقبتهای ویژه قلب (CCU) بستری خواهید شد. پس از عبور از مرحله بحرانی، داروهای مختلفی از جمله موارد زیر به شما تجویز میشود:
- مسدودکنندههای بتا برای کاهش سرعت ضربان قلب
- نیترات برای تقویت جریان خون قلب
- رقیقکنندههای خون مانند آسپرین، بریلینتا، کلوپیدوگرل (پلاویکس)، افینت یا هپارین برای جلوگیری از لخته شدن بیشتر خون
- مهارکنندههای ACE برای کمک به بهبود عضله قلب
- استاتینها – داروهای کاهشدهنده کلسترول مانند آتورواستاتین و سیمواستاتین – برای کمک به بهبود عضله قلب و کاهش احتمال حمله قلبی دیگر
در مدتی که در بیمارستان هستید، کادر پزشکی دائماً قلب شما را با نوار قلب (EKG) تحت نظر دارند تا در صورت بروز ریتمهای غیرمعمول قلبی، آن را بررسی کنند.
ممکن است برخی افراد نیاز به نصب ضربانساز، دستگاهی که با باتری کار میکند تا به حفظ ریتم ثابت قلب کمک کند، داشته باشند. اگر شما یک آریتمی خطرناک به نام فیبریلاسیون بطنی دارید، ارائه دهندگان خدمات پزشکی شوک الکتریکی به قفسه سینه شما وارد میکنند.
درمانها بیماری عروق کرونر قلب را درمان نمیکنند. شما هنوز هم میتوانید دچار حمله قلبی دیگری شوید. اما میتوانید اقداماتی انجام دهید تا احتمال آن را کاهش دهید.
نکاتی برای پیشگیری از حمله قلبی
پس از حمله قلبی، هدف شما این است که قلب خود را سالم نگه دارید و احتمال حمله قلبی مجدد را کاهش دهید. داروهای خود را طبق دستور مصرف کنید، تغییرات سالم در سبک زندگی ایجاد کنید، برای معاینات منظم قلب به پزشک مراجعه کنید و یک برنامه توانبخشی قلبی را در نظر بگیرید.
چرا بعد از حمله قلبی باید دارو مصرف کنم؟
ممکن است بعد از حمله قلبی داروهای خاصی مصرف کنید تا:
- جلوگیری از لخته شدن خون
- به قلب خود کمک کنید تا بهتر کار کند
- با کاهش کلسترول از تشکیل پلاک جلوگیری کنید
ممکن است داروهایی مصرف کنید که ضربان قلب نامنظم را درمان میکنند، فشار خون را کاهش میدهند، درد قفسه سینه را کنترل میکنند و نارسایی قلبی را درمان میکنند.
نام داروهای خود، موارد مصرف آنها و زمان مصرف آنها را بدانید. داروهای خود را با پزشک یا پرستار خود مرور کنید. فهرستی از تمام داروهای خود را نگه دارید و در هر ویزیت پزشک آن را همراه داشته باشید. اگر در مورد آنها سؤالی دارید، از پزشک یا داروساز خود بپرسید.
واضح به نظر میرسد، اما داروهایتان را فراموش نکنید. بسیاری از افراد داروهایشان را طبق دستور پزشک مصرف نمیکنند. بفهمید چه چیزی مانع از مصرف دارویتان میشود – میتواند عوارض جانبی، هزینه یا فراموشی باشد – و از پزشکتان کمک بخواهید.
چه تغییراتی در سبک زندگی پس از حمله قلبی لازم است؟
برای جلوگیری از بدتر شدن بیماری قلبی و جلوگیری از حمله قلبی دیگر، توصیههای پزشک خود را دنبال کنید. ممکن است لازم باشد سبک زندگی خود را تغییر دهید. در اینجا تغییراتی وجود دارد که میتوانید ایجاد کنید تا احتمال ابتلا به این بیماری را کاهش داده و شما را در مسیر زندگی سالمتری قرار دهد:
ترک سیگار: سیگار کشیدن به طور چشمگیری احتمال ابتلا به حملات قلبی و سکته مغزی را افزایش میدهد. با پزشک خود در مورد نحوه ترک سیگار صحبت کنید. همچنین با این کار به دوستان و خانواده خود لطف میکنید زیرا دود سیگار میتواند منجر به بیماری قلبی شود.
وزن سالم بدن را حفظ کنید: اگر اضافه وزن دارید یا چاق هستید، لازم نیست برای کاهش احتمال حمله قلبی یا سکته مغزی لاغر شوید، اما پزشک ممکن است کاهش وزن را پیشنهاد کند. اگر 5 تا 10 درصد از وزن خود را کم کنید، سطح کلسترول شما بهبود یافته و فشار خون و قند خون شما کاهش مییابد.
یک برنامه ورزشی را دنبال کنید: فعالیت بدنی متوسط احتمال حمله قلبی را کاهش میدهد. همچنین میتواند فشار خون و LDL شما را کاهش دهد. یا کلسترول “بد”، HDL یا کلسترول “خوب” شما را افزایش میدهد و به شما کمک میکند تا در وزن سالم بمانید.
حداقل ۵ روز در هفته، ۳۰ دقیقه ورزش کنید که قلبتان را به تپش بیندازد. پیادهروی سریع یا شنا انتخابهای خوبی هستند. در ۲ روز دیگر، تمرینات قدرتی مانند وزنهبرداری انجام دهید. اگر برنامه فشردهای دارید، برنامه ورزشی خود را به بخشهای کوچک تقسیم کنید.
غذاهای سالم برای قلب بخورید: بشقاب خود را با انواع مختلف میوهها، سبزیجات، لوبیا و گوشت بدون چربی مانند مرغ بدون پوست پر کنید. همچنین مصرف غلات کامل (مانند بلغور جو دوسر، کینوا و برنج قهوهای) و ماهی، به ویژه ماهیهای حاوی اسیدهای چرب امگا ۳ مانند ماهی سالمون، قزلآلا و شاهماهی را افزایش دهید.
آووکادو، روغن زیتون و دانههای کتان نیز مانند برخی از آجیلها و دانهها دارای امگا ۳ هستند. محصولات لبنی بدون چربی یا کمچرب مانند شیر، ماست و پنیر نیز نسبت به انواع پرچرب آن، انتخابهای بهتری برای سلامت قلب شما هستند.
مصرف غذاهای ناسالم را کاهش دهید: از غذاهای فرآوری شده یا آماده که اغلب نمک و شکر اضافه زیادی دارند، دوری کنید. آنها همچنین پر از مواد نگهدارنده هستند. از گوشت گاو چرب، کره، غذاهای سرخ شده و روغن پالم خودداری کنید. همه آنها سرشار از چربیهای اشباع هستند.
از نوشیدنیهای شیرین (مانند نوشابه و پانچ میوه) و محصولات پخته شده بستهبندی شده (مانند کلوچه، کیک و پای) که میتوانند منجر به افزایش وزن شوند، صرف نظر کنید. آنها سرشار از چربیهای ترانس هستند و میتوانند سطح کلسترول شما را افزایش دهند.
مصرف الکل را محدود کنید: اگر قبلاً الکل نمینوشید، شروع نکنید. اگر الکل مینوشید، میزان مصرف خود را محدود کنید. توصیه میشود اگر زن هستید بیش از یک نوشیدنی در روز و اگر مرد هستید بیش از دو نوشیدنی در روز مصرف نکنید. نوشیدن الکل ضربان قلب و فشار خون را افزایش میدهد. همچنین سطح چربی خون را بالا میبرد و میتواند باعث افزایش وزن شود.
به طور منظم سطح کلسترول، فشار خون و قند خون (گلوکز) خود را بررسی کنید: اگر دیابت دارید، مطمئن شوید که آن را کنترل میکنید. بررسی این اعداد میتواند به شما کمک کند تا از تغییراتی که باید برای حفظ این سطوح در محدوده طبیعی ایجاد کنید، آگاهتر باشید.
کنترل استرس: ممکن است گاهی اوقات احساس اضطراب یا ناامیدی کنید. در مورد آنچه اتفاق میافتد با خانواده و دوستان خود صحبت کنید. گروههای حمایتی میتوانند به شما کمک کنند تا یاد بگیرید که دیگران چگونه پس از حمله قلبی یا سکته مغزی با زندگی سازگار میشوند .
شاید بخواهید با یک متخصص سلامت روان صحبت کنید یا از پزشک خود در مورد یک برنامه مدیریت استرس سوال کنید. همچنین میتوانید با فعالیتهای بدنی فراوان و تمرینهای ذهنی-جسمی مانند مدیتیشن، استرس را کاهش دهید.
به علائم خود توجه کنید: فقط امیدوار نباشید که آنها از بین بروند. اگر احساس غیرمعمولی مانند تنگی نفس، تغییر در ریتم قلب یا خستگی شدید دارید، به پزشک خود مراجعه کنید. همچنین، مراقب درد در فک یا کمر، حالت تهوع یا استفراغ، تعریق یا علائم شبیه آنفولانزا باشید.
چرا باید در توانبخشی قلبی شرکت کنم؟
اگر دچار حمله قلبی شدهاید یا بیماری قلبی در شما تشخیص داده شده است، پزشک ممکن است توانبخشی قلبی را پیشنهاد کند . شما با تیمی از متخصصان برای تقویت سلامت خود و جلوگیری از مشکلات آینده همکاری خواهید کرد.
تیم شما ممکن است شامل پزشکان و پرستاران و همچنین متخصصان ورزش، تغذیه، فیزیوتراپی، کاردرمانی و سلامت روان باشد. آنها برنامهای متناسب با نیازهای شما تنظیم میکنند. آنها همچنین میتوانند به شما در ایجاد تغییراتی در زندگی روزمرهتان کمک کنند. اگر به آن پایبند باشید، میتواند تفاوت زیادی در بهبودی و رفاه عمومی شما ایجاد کند.
بعد از ترخیص از بیمارستان، چه زمانی دوباره به پزشک مراجعه خواهم کرد؟
۴ تا ۶ هفته پس از ترخیص از بیمارستان پس از حمله قلبی، به پزشک مراجعه کنید. پزشک شما میخواهد روند بهبودی شما را بررسی کند. ممکن است به طور منظم به تست ورزش نیاز داشته باشید. این تستها میتوانند به پزشک شما کمک کنند تا انسداد عروق کرونر شما را پیدا یا کند کرده و درمان شما را برنامهریزی کند.
اگر علائمی مانند درد قفسه سینه که بیشتر اتفاق میافتد، قویتر میشود، طولانیتر میشود یا به سایر نقاط بدن گسترش مییابد؛ تنگی نفس، به خصوص هنگام استراحت؛ سرگیجه ؛ یا ضربان قلب نامنظم دارید، با پزشک خود تماس بگیرید .
خلاصه مطلب
حمله قلبی یک فوریت پزشکی جدی است.
علائم حمله قلبی میتواند از فردی به فرد دیگر متفاوت باشد و در حمله قلبی «خاموش»، ممکن است هیچ علامتی وجود نداشته باشد.
اگر فکر میکنید ممکن است دچار حمله قلبی شوید، هر ثانیه مهم است. با ۱۱۵ تماس بگیرید و فوراً کمک پزشکی دریافت کنید.
برای کاهش احتمال حمله قلبی:
- سیگار نکشید.
- در وزن سالم بمانید.
- به طور منظم تمرینات متوسطی انجام دهید که ضربان قلب شما را افزایش دهد.
- تا حد امکان غذاهای سالم برای قلب، از جمله میوهها و سبزیجات، گوشت بدون چربی و غلات کامل مصرف کنید. مصرف غذاهای فرآوری شده، گوشتهای چرب و غذاهای پرنمک یا شکر را محدود کنید.
- برای مدیریت استرس گامهایی بردارید.
- با غربالگریهای منظم، سطح کلسترول، فشار خون و قند خون خود را در بالاترین سطح نگه دارید.
سوالات متداول
علائم هشدار دهنده اولیه حمله قلبی چیست؟
سرگیجه، احساس تهوع در معده، مشکل در نفس کشیدن، درد در یک یا هر دو بازو، معده، گردن یا فک، و ناراحتی طولانی مدت در وسط قفسه سینه که میآید و میرود.
برخی از علائم غیرمعمول حمله قلبی چیست؟
احساس تهوع در معده، عرق سرد، ناراحتی عمومی در قسمتهایی از بدن مانند فک، یک یا هر دو دست و گردن. همچنین ممکن است دچار مشکل در تنفس، سرگیجه، درد در قفسه سینه و همچنین احساس فشار، ناراحتی و پری شوید.
حمله قلبی خفیف چگونه است؟
یک حمله قلبی جزئی، که اغلب ناشی از انسداد جزئی در یک شریان کرونری کوچک است، معمولاً منجر به آسیب محدود به عضله قلب میشود. این وقایع از حملات قلبی گسترده جدیتر نیستند و اغلب چشمانداز بهتری برای بهبودی دارند.
چه مدت در طول حمله قلبی فرصت دارید؟
اگر دچار حمله قلبی شدهاید، اگر به موقع تحت مراقبتهای پزشکی قرار نگیرید، ممکن است فقط چند دقیقه برای زنده ماندن یا جلوگیری از آسیب طولانی مدت قلب فرصت داشته باشید. حمله قلبی یک بیماری جدی است که هر ثانیه آن مهم است، بنابراین فوراً با اورژانس تماس بگیرید.