کاردیومیوپاتی چیست؟
کاردیومیوپاتی نوعی اختلال است که بر عضله قلب تأثیر میگذارد. این اختلالات میتوانند باعث شوند قلب شما به طور غیرطبیعی بزرگ، ضخیم و/یا سفت شود. در نتیجه، عضله قلب نمیتواند خون را آنطور که باید پمپ کند. همچنین ممکن است ریتمهای غیرطبیعی قلب (آریتمی) داشته باشید. کاردیومیوپاتی به مرور زمان بدتر میشود و ممکن است منجر به نارسایی قلبی و برگشت خون به ریهها یا سایر قسمتهای بدن شود.
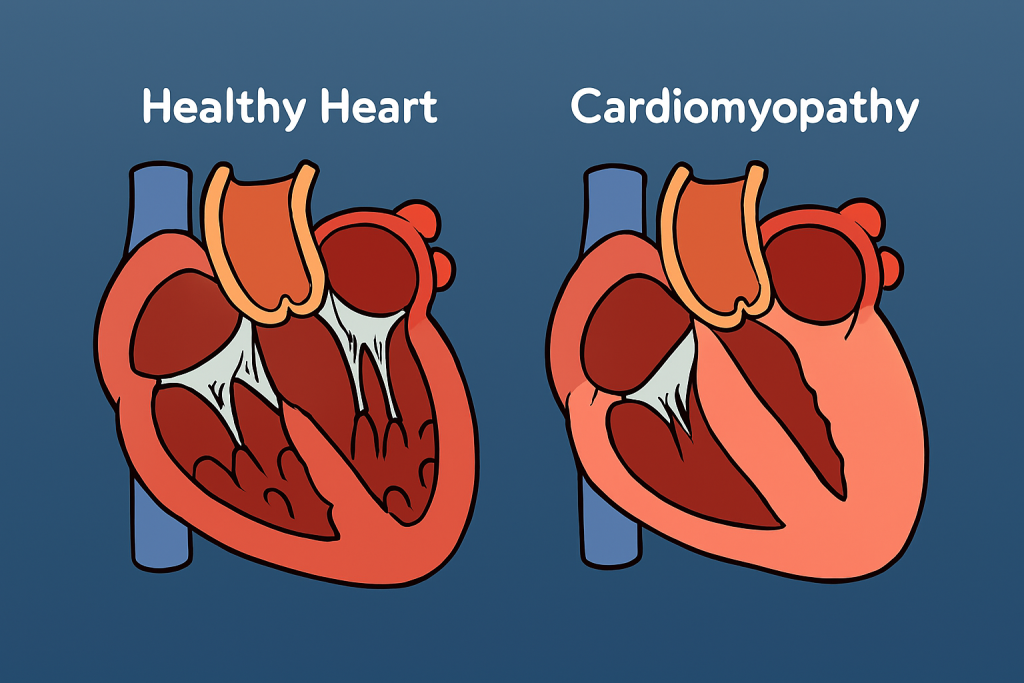
انواع کاردیومیوپاتی
انواع مختلفی از کاردیومیوپاتی وجود دارد و اثرات آنها میتواند از خفیف تا شدید متغیر باشد. برخی از انواع اصلی که ممکن است در مورد آنها بشنوید عبارتند از:
کاردیومیوپاتی اتساعی
این شایعترین نوع است. چندین بیماری مختلف میتوانند باعث آن شوند. وقتی به آن مبتلا میشوید، عضلهی محفظهی اصلی پمپاژ قلب شما (بطن چپ) کشیده میشود و محفظه بزرگ میشود. کاردیومیوپاتی اتساعی معمولاً بزرگسالان زیر ۵۰ سال را تحت تأثیر قرار میدهد. این بیماری میتواند به مرور زمان منجر به نارسایی قلبی شود.
کاردیومیوپاتی اتساعی ایدیوپاتیک
این در واقع یک نوع جداگانه نیست، بلکه اصطلاحی است که پزشکان برای اشاره به کاردیومیوپاتی متسع شدهای که علت آن را نمیدانند، استفاده میکنند. “ایدیوپاتیک” اصطلاحی است به این معنی که هیچ علت شناخته شدهای وجود ندارد.
کاردیومیوپاتی آریتموژنیک
این نوع دیسپلازی بطن راست که به آن دیسپلازی آریتموژنیک بطن راست نیز گفته میشود، زمانی اتفاق میافتد که بافت عضلانی در بطن راست قلب شما میمیرد و با بافت اسکار جایگزین میشود. این ممکن است باعث ضربان قلب نامنظم شود. این نوع نادر اغلب نوجوانان و بزرگسالان جوان را تحت تأثیر قرار میدهد.
کاردیومیوپاتی محدودکننده
در این نوع، بافت اسکار باعث سفت شدن بطنهای قلب شما میشود. این امر مانع از پر شدن آنها از خون و پمپاژ آن به بقیه بدن میشود. این میتواند منجر به آریتمی یا نارسایی قلبی شود. این نادرترین نوع کاردیومیوپاتی است.
کاردیومیوپاتی هیپرتروفیک
وقتی به این نوع کاردیومیوپاتی مبتلا هستید، دیوارههای حفرههای قلب شما ضخیمتر از حد معمول میشوند. این دیوارهها میتوانند سفت شوند و حفرههای پایینی قلب شما را مسدود کنند و بر جریان خون تأثیر بگذارند. این نوع معمولاً توسط ژنهای غیرطبیعی ایجاد میشود.
کاردیومیوپاتی آمیلوئید ترانس تیرتین (ATTR-CM )
ATTR-CM باعث تجمع پروتئینی به نام ترانستیرتین در قلب شما میشود. این میتواند دیوارههای قلب شما را آنقدر سفت کند که بطن چپ شما نتواند از خون پر شود. این میتواند منجر به نارسایی قلبی شود.
کاردیومیوپاتی غیرفشردهسازی بطن چپ
این نوع نادر زمانی اتفاق میافتد که عضله قلب شما در دوران جنینی به درستی رشد نمیکند. این باعث میشود که عضله بطن چپ شما به جای سفت شدن، ضخیم و اسفنجی شود. این بیماری میتواند کودکان یا بزرگسالان را تحت تأثیر قرار دهد.
انواع دیگر کاردیومیوپاتی عبارتند از:
- کاردیومیوپاتی ایسکمیک، که زمانی اتفاق میافتد که شریانهایی که خون را به قلب میرسانند، تنگ شوند.
- کاردیومیوپاتی پس از زایمان، که در دوران بارداری یا کمی پس از آن به آن مبتلا میشوید
- کاردیومیوپاتی تاکوتسوبو یا “سندرم قلب شکسته”، که زمانی اتفاق میافتد که استرس شدید بر عضله قلب شما تأثیر میگذارد.
علل کاردیومیوپاتی
کاردیومیوپاتی میتواند ارثی باشد، به این معنی که والدین شما ژنی را که باعث آن میشود، به ارث بردهاند. یا میتواند اکتسابی باشد، به این معنی که شما به دلیل یک بیماری یا عامل خطر دیگر به آن مبتلا میشوید.
مواردی که میتوانند منجر به کاردیومیوپاتی اکتسابی شوند عبارتند از:
- بیماریهای خودایمنی که بافتهای همبند شما را تحت تأثیر قرار میدهند، مانند لوپوس، آرتریت روماتوئید و اسکلرودرمی
- شیمیدرمانی
- دیابت و سایر اختلالات متابولیک
- فشار خون بالا
- بیماری قلبی یا بیماری عروق کرونر قلب
- عفونتهایی مانند کووید-۱۹، هپاتیت و اچآیوی
- دیستروفی عضلانی
- عوارض بارداری
- مصرف بیش از حد الکل، آمفتامین، استروئیدهای آنابولیک یا کوکائین
- سارکوئیدوز (تجمع سلولهای التهابی در قلب شما)
- بیماریهای تیروئید
- کمبود ویتامین یا مواد معدنی
گاهی اوقات، پزشکان نمیدانند چه چیزی باعث کاردیومیوپاتی شده است.
عوامل خطر کاردیومیوپاتی
افراد در هر سن، جنس، نژاد و قومیتی میتوانند به کاردیومیوپاتی مبتلا شوند. برخی از انواع آن، مانند کاردیومیوپاتی اتساعی و ATTR-CM، در مردان شایعتر است. برخی دیگر، مانند کاردیومیوپاتی آریتموژنیک ، تمایل دارند افراد جوانتر را تحت تأثیر قرار دهند. افراد سیاهپوست بیشتر از افراد سفیدپوست به کاردیومیوپاتی اتساعی مبتلا میشوند.
مواردی که میتوانند خطر ابتلا به کاردیومیوپاتی را افزایش دهند عبارتند از:
- سابقه خانوادگی کاردیومیوپاتی، نارسایی قلبی یا ایست ناگهانی قلب
- شرایط سلامتی که بر قلب شما تأثیر میگذارند
- فشار خون بالای کنترل نشده
- شیمی درمانی یا پرتودرمانی برای درمان سرطان
- شاخص توده بدنی (BMI) بالای 30، که فشار بیشتری بر قلب شما وارد میکند
- سوء مصرف طولانی مدت الکل
- مصرف طولانی مدت مواد مخدر غیرقانونی مانند آمفتامین یا کوکائین
- بارداری
- یک تجربه بسیار استرسزا، مانند مرگ یک دوست یا یکی از اعضای خانواده
علائم کاردیومیوپاتی
ممکن است کاردیومیوپاتی شما آنقدر خفیف باشد که هیچ علامتی نداشته باشید. یا ممکن است متوجه موارد زیر شوید:
- تنگی نفس
- خستگی طولانی مدت
- درد قفسه سینه
- ضربان قلب که میلرزد یا سریع یا کوبنده احساس میشود
- پاها یا مچ پاهای متورم
- شکم متورم
- سرگیجه یا غش
- سرفه کردن هنگام دراز کشیدن
اگر درمان نشوید، این علائم احتمالاً بدتر میشوند.
علائم کاردیومیوپاتی کودکان
کودکان مبتلا به کاردیومیوپاتی ممکن است علائم زیر را داشته باشند:
- تنگی نفس
- درد قفسه سینه
- خستگی
- تنفس سریع
- ضربان قلب سریع یا نامنظم
- شکم متورم
- سرگیجه یا غش
نوزادان ممکن است:
- وزن خیلی کمی اضافه کنید
- خوابآلودگی شدید
- در تغذیه مشکل دارند
- زیاد عرق کردن
تشخیص کاردیومیوپاتی
اگر سابقه خانوادگی بیماریهای قلبی دارید، یا اگر پزشک در طول معاینه متوجه علائم کاردیومیوپاتی شود، ممکن است شما را به یک متخصص قلب به نام متخصص قلب ارجاع دهد.
برای تشخیص کاردیومیوپاتی، متخصص قلب در مورد سابقه پزشکی شما و اعضای نزدیک خانواده سوال خواهد کرد. آنها معاینه فیزیکی را همراه با آزمایشهای تشخیصی انجام میدهند که ممکن است شامل موارد زیر باشد:
آزمایش خون. پزشک نمونهای از خون شما را آزمایش میکند تا عملکرد کلیه، کبد و تیروئید شما را بررسی کند. آنها سطح آهن خون شما را بررسی میکنند و به دنبال نوعی پروتئین هستند که نشان دهنده نارسایی قلبی است.
عکسبرداری با اشعه ایکس از قفسه سینه. این عکس میتواند به آنها نشان دهد که آیا قلب شما بزرگ شده است یا خیر.
الکتروکاردیوگرام (ECG یا EKG). برای بررسی ضربان طبیعی قلب، پزشک یا پرستار الکترودهایی را به قفسه سینه، بازوها و پاهای شما متصل میکند. سیگنالهای الکترودها به پزشک اجازه میدهد فعالیت قلب شما را روی صفحه نمایش کامپیوتر مشاهده کند.
اکوکاردیوگرام. این آزمایش از امواج صوتی برای ایجاد تصاویری از قلب شما استفاده میکند که به پزشک نشان میدهد جریان خون در آن چقدر خوب است.
تست استرس ورزشی. پزشک شما قلب شما را هنگام راه رفتن روی تردمیل یا دوچرخه ثابت کنترل میکند تا ببیند ورزش چگونه بر آن تأثیر میگذارد. اگر قادر به ورزش نیستید، میتواند دارویی برای افزایش ضربان قلب مانند ورزش به شما بدهد.
نظارت سیار. شما یک دستگاه قابل حمل خواهید داشت که فعالیت الکتریکی قلب شما را در طول روز ردیابی میکند. یک مانیتور هولتر این اطلاعات را در تمام طول روز به مدت ۱ یا ۲ روز ثبت میکند. یک مانیتور رویداد فقط فعالیت قلب شما را در زمانهای خاصی بررسی میکند.
سیتیاسکن قلب. این آزمایش از مجموعهای از عکسهای اشعه ایکس که از زوایای مختلف گرفته شدهاند، برای ارائه تصویری جامع از قلب شما استفاده میکند.
ام آر آی قلب. امواج رادیویی و میدانهای مغناطیسی برای ایجاد یک نمای دو یا سه بعدی از قلب شما استفاده میشوند.
کاتتریزاسیون قلبی. برای این آزمایش، پزشک یک لوله کوچک (کاتتر) را از طریق رگ خونی در پا و تا قلب شما هدایت میکند. این به آنها اجازه میدهد فشار و جریان خون را اندازهگیری کرده و انسداد را بررسی کنند.
آنژیوگرافی عروق کرونر. در طول کاتتریزاسیون قلبی، پزشک ممکن است رنگی تزریق کند که در عکسبرداری با اشعه ایکس دیده میشود. این به آنها اجازه میدهد جریان خون را بررسی کرده و انسدادها را بررسی کنند.
بیوپسی میوکارد. همچنین در طول کاتتریزاسیون، پزشک میتواند نمونهای از عضله قلب شما را بردارد تا بتواند تغییرات سلولی را در آنجا بررسی کند.
آزمایش ژنتیک. پزشک ممکن است توصیه کند که بستگان نزدیک شما، مانند والدین، خواهر و برادر و فرزندانتان، از نظر کاردیومیوپاتی غربالگری شوند. این میتواند نشان دهد که آیا آنها در معرض خطر انتقال ژنهای این بیماری هستند یا خیر. همچنین اگر در معرض خطر کاردیومیوپاتی هستید اما هیچ علامتی ندارید، ممکن است این گزینه وجود داشته باشد.
درمان کاردیومیوپاتی
درمان کاردیومیوپاتی بسته به نوع آن و شدت آن متفاوت است. درمان، کاردیومیوپاتی را درمان نمیکند، اما میتواند به کنترل علائم و جلوگیری از بدتر شدن وضعیت کمک کند.
رویکرد «صبر کن و تماشا کن»
اگر علائمی ندارید، ممکن است اصلاً به هیچ درمانی نیاز نداشته باشید. و انواع خاصی از کاردیومیوپاتی، مانند کاردیومیوپاتی متسع شده، گاهی اوقات خود به خود از بین میروند . پزشک شما ممکن است فقط وضعیت شما را تحت نظر داشته باشد تا ببیند آیا بدتر میشود یا خیر.
داروهای کاردیومیوپاتی
چندین نوع دارو میتواند برای درمان کاردیومیوپاتی استفاده شود. بسته به نوع بیماری و علائم شما، پزشک ممکن است موارد زیر را توصیه کند:
- داروهایی که مایعات و سدیم اضافی را از بدن شما دفع میکنند.
- داروهایی که با شل کردن رگهای خونی به قلب شما در پمپاژ خون کمک میکنند.
- داروهایی که ضربان قلب شما را کند میکنند یا به منظمتر شدن آن کمک میکنند.
- رقیقکنندههای خون برای جلوگیری از لخته شدن خون.
- داروهایی برای کاهش فشار خون.
- داروهایی که با متعادل کردن سطح مواد معدنی موجود در خون به نام الکترولیتها، به عملکرد بهتر قلب شما کمک میکنند.
اگر وضعیت شما جدی باشد و داروها علائم شما را بهبود نبخشند، پزشک ممکن است روشی مانند موارد زیر را توصیه کند:
ابلیشن سپتوم الکلی. این روش که برای کاردیومیوپاتی هیپرتروفیک استفاده میشود، بخشی از عضله قلب را که بیش از حد ضخیم شده است، کوچک میکند. برای انجام این کار، پزشک شما از یک کاتتر برای ارسال الکل به شریانی که خون را به آن ناحیه میرساند، استفاده میکند.
ابلیشن کاتتر. برای این روش، پزشک یک کاتتر را از طریق ورید به قلب شما منتقل میکند. سپس از انرژی گرم یا سرد برای ایجاد زخمهایی روی قلب شما استفاده میکند. این زخمها تکانههای الکتریکی ایجاد کننده ضربان قلب نامنظم را متوقف میکنند.
میکتومی سپتوم. در این جراحی قلب باز، جراح بخشی از دیواره عضله قلب به نام سپتوم را برمیدارد. این کار جریان خون را افزایش میدهد و به پمپاژ بهتر قلب شما کمک میکند.
پیوند قلب. اگر هیچ درمان دیگری مؤثر نبوده است، ممکن است کاندید پیوند قلب باشید. این جراحی برای جایگزینی قلب آسیب دیده شما با یک قلب سالم اهدایی از فردی فوت شده است.
دستگاههای ایمپلنت برای کاردیومیوپاتی
گزینه دیگر جراحی است که در آن پزشک دستگاهی را در قلب شما قرار میدهد تا به عملکرد بهتر آن کمک کند. این موارد عبارتند از:
- ضربانساز، دستگاهی که ضربان قلب شما را تثبیت میکند
- دستگاه کمکی بطن چپ، پمپی که خون را به بقیه بدن شما میفرستد
- دفیبریلاتور قلبی قابل کاشت، که از شوکهای الکتریکی برای اصلاح ریتم قلب استفاده میکند
- دستگاه تنظیم مجدد ضربان قلب، که ریتمهای نامنظم قلب را ردیابی میکند و در صورت نیاز شوک الکتریکی اعمال میکند.
چگونه از کاردیومیوپاتی جلوگیری کنیم
پیشگیری از کاردیومیوپاتی ارثی امکانپذیر نیست، اما آزمایش ژنتیک میتواند در صورت ابتلای سایر اعضای خانواده به آن، شما را از خطرات احتمالی مطلع کند. تشخیص و درمان زودهنگام، نتیجهی درمان را بهبود میبخشد.
شما میتوانید با سالم نگه داشتن قلب خود تا حد امکان، برای جلوگیری از کاردیومیوپاتی اکتسابی تلاش کنید. این تغییرات سالم در سبک زندگی همچنین میتواند در صورت تشخیص این بیماری، به جلوگیری از عوارض کمک کند. این تغییرات عبارتند از:
- وزن، فشار خون و سطح کلسترول خود را در محدوده توصیه شده توسط پزشک نگه دارید.
- فعالیت بدنی منظم داشته باشید. از پزشک خود بپرسید که چه نوع و شدتی برای شما مناسب است.
- سیگار نکشید.
- اگر الکل مینوشید، در حد اعتدال این کار را انجام دهید.
- از مصرف داروهای غیرمجاز خودداری کنید.
- یک رژیم غذایی سالم سرشار از میوه، سبزیجات و غلات کامل و کم سدیم را دنبال کنید.
- معاینات پزشکی منظم انجام دهید.
- توصیههای درمانی پزشک خود را برای هرگونه بیماری که دارید، مانند دیابت یا آپنه خواب، دنبال کنید.
- برای مدیریت استرس گامهایی بردارید.
چشم انداز کاردیومیوپاتی
دورنمای افراد مبتلا به کاردیومیوپاتی به نوع آن و میزان جدی بودن آن بستگی دارد. این بیماری میتواند از خفیف تا تهدیدکننده زندگی متغیر باشد. با گذشت زمان، این بیماری تمایل به بدتر شدن دارد.
اگرچه هیچ درمانی برای کاردیومیوپاتی وجود ندارد، اما درمان میتواند علائم را بهبود بخشد و به پیشگیری یا کاهش عوارض کمک کند. تغییرات سبک زندگی سالم برای بهبود سلامت قلب نیز مهم هستند.
اکثر افراد مبتلا به این بیماری در صورت دریافت درمان مناسب و پیروی از توصیههای پزشک، میتوانند زندگی سالم و پرباری داشته باشند.
خلاصه مطلب
کاردیومیوپاتی هر اختلالی است که عضله قلب شما را تحت تأثیر قرار میدهد. این بیماری میتواند باعث ضربان قلب غیرطبیعی شود و مانع از پمپاژ خون توسط قلب آنطور که باید شود. هیچ درمانی برای آن وجود ندارد، اما درمان میتواند علائم را کاهش داده و از بدتر شدن وضعیت شما جلوگیری کند.
سوالات متداول در مورد کاردیومیوپاتی
کاردیومیوپاتی عضلانی چیست؟
همه انواع کاردیومیوپاتی بر عضله قلب تأثیر میگذارند. در واقع، گاهی اوقات به آن بیماری عضله قلب گفته میشود. وقتی عضله قلب آسیب میبیند، بر میزان پمپاژ خون توسط قلب به بدن تأثیر میگذارد.
علائم بزرگ شدن قلب چیست؟
کاردیومیوپاتی میتواند منجر به بزرگ شدن قلب شود، یعنی قلب شما بزرگتر از حد معمول باشد. ممکن است کشیده یا ضخیمتر از حد معمول باشد. این همیشه باعث ایجاد علائم نمیشود. اما علائم بزرگ شدن قلب میتواند شامل موارد زیر باشد:
- تنگی نفس
- ضربان قلب نامنظم
- درد قفسه سینه
- خستگی
- سرگیجه یا غش
چه چیزی باعث ضخیم شدن عضله قلب میشود؟
کاردیومیوپاتی هیپرتروفیک باعث ضخیمتر شدن عضله قلب شما میشود. این نوع کاردیومیوپاتی معمولاً ارثی است.
کاردیومیوپاتی ایسکمیک چیست؟
کاردیومیوپاتی ایسکمیک زمانی است که به دلیل تنگ شدن شریانهای کرونری، جریان خون به قلب کاهش مییابد.
کاردیومیوپاتی هیپرتروفیک در مقابل کاردیومیوپاتی اتساعی: تفاوت چیست؟
در کاردیومیوپاتی هیپرتروفیک، عضله قلب شما ضخیم میشود، معمولاً در دیواره بین دو بطن قلب. ژنهای شما معمولاً باعث آن میشوند.
در کاردیومیوپاتی اتساعی، عضلهی یکی از حفرههای قلب کشیده شده و بزرگ میشود. پزشکان اغلب نمیدانند چه چیزی باعث آن میشود. تصور میشود ژنتیک و همچنین چندین نوع بیماری دیگر در این امر نقش دارند. مصرف بیش از حد الکل یا مواد مخدر نیز میتواند از علل آن باشد.
هر دو نوع کاردیومیوپاتی میتوانند مانع از پمپاژ طبیعی قلب شوند.